HemaBook Rozdział 8: Czy zauważyłeś zmiany w czerwonych krwinkach z powodu COVID-19?
Mindray 2021-03-09

\r\n\r\n"}}" id="text-8c9350427c" class="8f00b2 cmp-text">
Od 26 stycznia 2021 r. pandemia koronawirusa 2019 (COVID-19) dotknęła ponad 100 milionów ludzi na całym świecie. Szczepienie pomogłoby poprawić sytuację w przyszłości. Jednak w tej chwili ważna jest identyfikacja pacjentów z najwyższym ryzykiem wystąpienia ciężkiej choroby. Żeby ułatwić podejmowanie wczesnej interwencji oraz zarządzanie zasobami lokalnych szpitali, by złagodzić kryzysy związane z intensywną opieką, lekarze prowadzą rutynowe, niskokosztowe i sugestywne badania parametrów, chcąc pomóc w określeniu rokowania w przypadku COVID-19 i identyfikacji ciężkich przypadków[1,2,3].

\r\n
Obserwowane zmiany erytrocytów u pacjentów w stanie krytycznym
\r\n"}}" id="text-3542c009c2" class="8f00b2 cmp-text">Parametry stanu zapalnego, takie jak liczba białych krwinek (WBC), liczba neutrofili oraz wskaźnik neutrofilowo-limfocytowy (NLR) mogą pomóc w rozpoznaniu i określeniu rokowania w przypadku COVID-19. A co z czerwonymi krwinkami?
Obserwowane zmiany erytrocytów u pacjentów w stanie krytycznym
\r\n\r\n"}}" id="text-3936a6acb6" class="8f00b2 cmp-text">
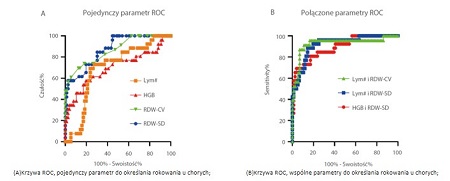
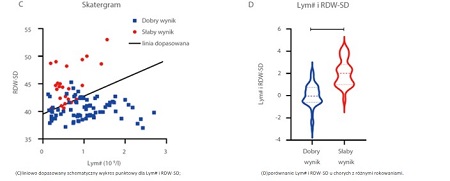
Dr Wang porównał wyniki hematologiczne z grup dobrych i złych wyników i odkrył, że najlepszym pojedynczym parametrem do określania rokowania u pacjentów w ciężkim stanie jest RDW-SD[4,7]. Co więcej, połączone parametry Lym# i RDW-CV oraz Lym# i RDW-SD są lepsze do określania rokowania w przypadkach z ciężkim przebiegiem COVID-19 (Rysunek 2)[7].
\r\n\r\n
\r\n
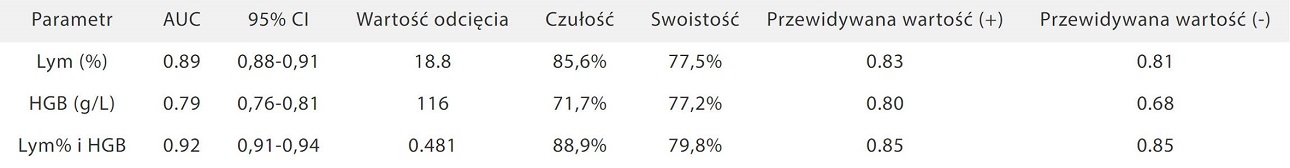
Dr Zhang odkrył, że HGB jest niższe w grupie z ciężkim przebiegiem niż w grupie z umiarkowanym przebiegiem[5].Nowe parametry wspólne Lym% i HGB mają najlepszą czułość i swoistość (Tabela 1). Tak więc Lym% i HGB mogą być używane jako wskaźniki rokowania choroby.
\r\n
\r\n
Tabela 1. Wyniki analizy krzywej (ROC) dla trzech parametrów
\r\n"}}" id="text-3f28ed2d25" class="8f00b2 cmp-text">Rysunek 2. Analiza prognostyczna parametrów hematologicznych i wyników pacjentów z ciężkim przebiegiem COVID-19. Lym# i RDW-SD: wspólny parametr generowany po liniowym dopasowaniu Lym# i RDW-SD. ****, P<0,0001.
Dr Zhang odkrył, że HGB jest niższe w grupie z ciężkim przebiegiem niż w grupie z umiarkowanym przebiegiem[5].Nowe parametry wspólne Lym% i HGB mają najlepszą czułość i swoistość (Tabela 1). Tak więc Lym% i HGB mogą być używane jako wskaźniki rokowania choroby.
Tabela 1. Wyniki analizy krzywej (ROC) dla trzech parametrów
\r\n\r\n
\r\n
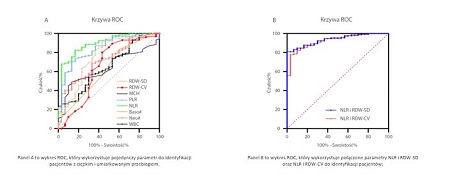
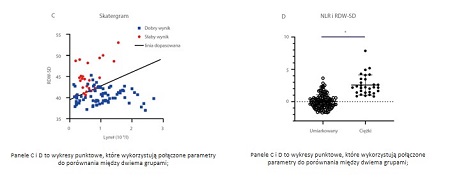
W innym artykule dr Wanga[6] opisano, że wraz z postępem choroby zmieniało się wiele parametrów hematologicznych, w tym NLR, RDW-CV, RDW-SD. Połączone parametry NLR i RDW-SD, wygenerowane przez dopasowanie liniowe, miały lepszą skuteczność diagnostyczną (AUC = 0,938), i była ona najlepsza spośród pojedynczych parametrów (Rysunek 3). Gdy wartość odcięcia wynosiła 1,046, czułość odróżnienia ciężkich przypadków od umiarkowanych przypadków COVID-19 wynosiła 90,0%, a swoistość 84,7%.
\r\n
AUC, pole pod wykresem krzywej ROC; Lym%, procent limfocytów; HGB, hemoglobina.
W innym artykule dr Wanga[6] opisano, że wraz z postępem choroby zmieniało się wiele parametrów hematologicznych, w tym NLR, RDW-CV, RDW-SD. Połączone parametry NLR i RDW-SD, wygenerowane przez dopasowanie liniowe, miały lepszą skuteczność diagnostyczną (AUC = 0,938), i była ona najlepsza spośród pojedynczych parametrów (Rysunek 3). Gdy wartość odcięcia wynosiła 1,046, czułość odróżnienia ciężkich przypadków od umiarkowanych przypadków COVID-19 wynosiła 90,0%, a swoistość 84,7%.
\r\n\r\n"}}" id="text-afc76e35ab" class="8f00b2 cmp-text">
Rysunek 3. Analiza krzywej ROC z wykorzystaniem pojedynczych i połączonych parametrów w rozpoznaniu ciężkich przypadków COVID-19.„*” oznacza znaczne odchylenie.
Dlaczego te zmiany w erytrocytach wystąpiły u pacjentów w stanie krytycznym?
\r\n\r\n"}}" id="text-0409994a0b" class="8f00b2 cmp-text">
Odkryto, że wzrost RET może przyczyniać się do wzrostu RDW (Rysunek 4). W miarę postępu choroby MFR i HFR wzrastały, podobnie jak RDW-SD. Podwyższone RET we krwi obwodowej może powodować wzrost anizocytozy.

Jak możemy obserwować omawiane zmiany w erytrocytach za pomocą analizatora hematologicznego?
\r\n\r\n"}}" id="text-28ebf7cb08" class="8f00b2 cmp-text">
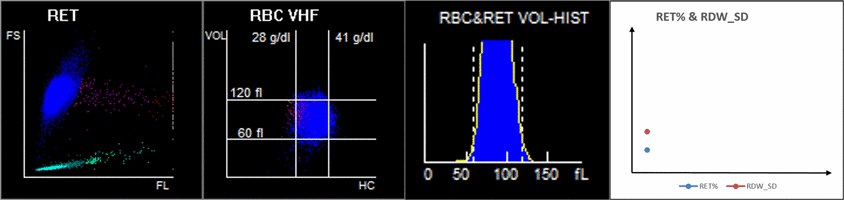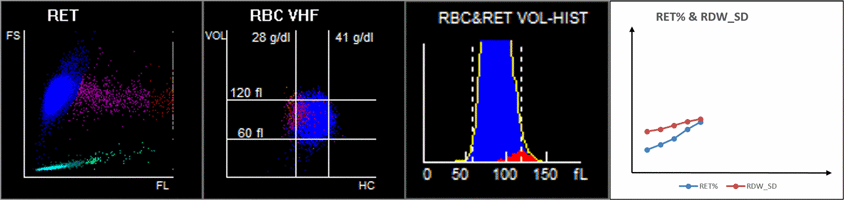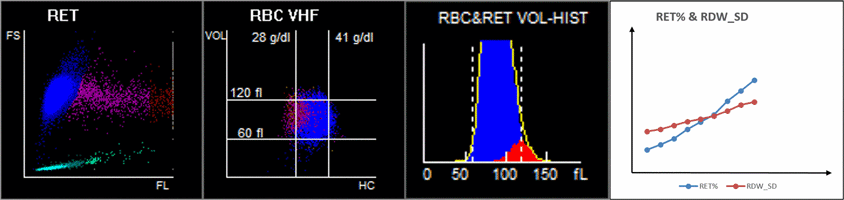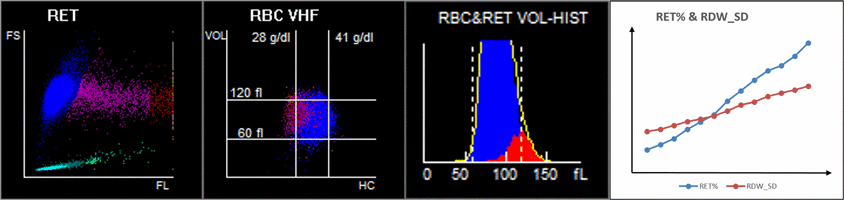
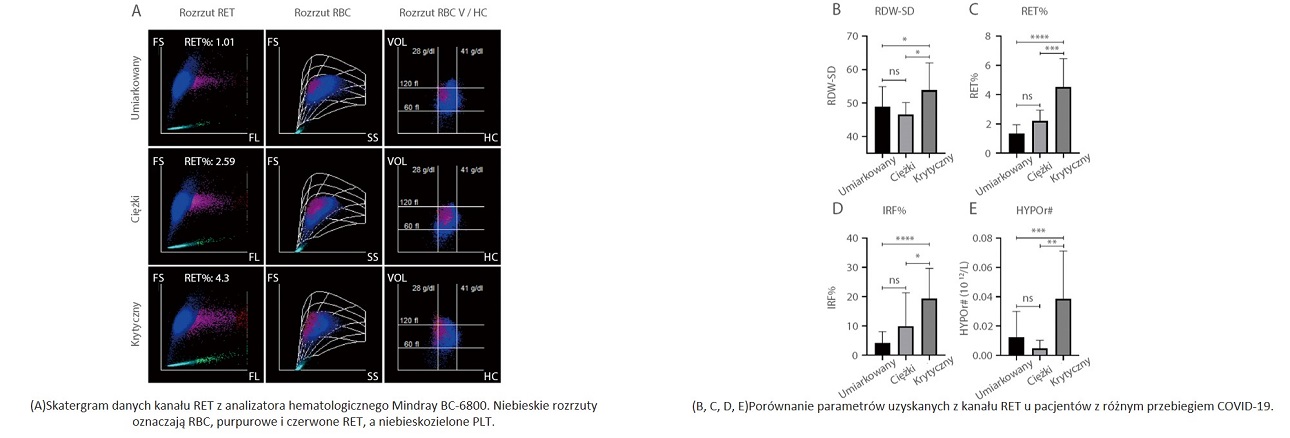
Kiedy spojrzymy na 9-polowy skatergram, na wykresie punktowym objętości RBC / stężenia hemoglobiny (V/HC) pokazano, że zaznaczony na purpurowo rozrzut u pacjentów w stanie krytycznym był znacząco odchylony w lewo, co wskazuje na to, że RET z niskim HC (stężenie hemoglobiny) znacznie wzrósł, a to może stanowić wyłącznie cechy hiperplazji układu erytroidalnego u pacjentów z krytycznym COVID-19 (Rysunek 6A)[7].Jednak to, czy RET z tak niskim HC może być markerem diagnostycznym w ciężkim przebiegu COVID-19, wymaga dalszych badań[7].
\r\n\r\n
\r\n
Dzięki zaawansowanym technologiom nowo połączone parametry hematologiczne, takie jak Lym% i RDW-SD, Lym# i HGB oraz NLR i RDW-SD, zostały uznane za wspierające czynniki prognostyczne podczas określania rokowania w przypadku COVID-19. Coraz więcej zmiennych towarzyszących można badać i opracowywać na analizatorach Mindray BC-6000. Zwłaszcza w analizatorze BC-6800Plus kanał RET może wykryć liczbę, rozmiar i stężenie hemoglobiny w RBC i RET przy użyciu bardzo czułej technologii rozpraszania laserowego. Dlatego już teraz zaleca się rozpoczęcie korzystania z samodzielnie zdefiniowanych parametrów do określania rokowania w przypadku COVID-19.
\r\n
Rysunek 6. Różnice wyników skatergramu RET u pacjentów z różnym przebiegiem COVID-19. Dane przedstawiono jako średnią ± SD. ****, P<0,0001; ***, P<0,001; **, P<0,01; *, P<0,05. FS - rozrzut do przodu; SS - rozrzut do boku; FL - fluorescencja; HC - stężenie hemoglobiny; VOL - objętość; ns - nieistotne.
Dzięki zaawansowanym technologiom nowo połączone parametry hematologiczne, takie jak Lym% i RDW-SD, Lym# i HGB oraz NLR i RDW-SD, zostały uznane za wspierające czynniki prognostyczne podczas określania rokowania w przypadku COVID-19. Coraz więcej zmiennych towarzyszących można badać i opracowywać na analizatorach Mindray BC-6000. Zwłaszcza w analizatorze BC-6800Plus kanał RET może wykryć liczbę, rozmiar i stężenie hemoglobiny w RBC i RET przy użyciu bardzo czułej technologii rozpraszania laserowego. Dlatego już teraz zaleca się rozpoczęcie korzystania z samodzielnie zdefiniowanych parametrów do określania rokowania w przypadku COVID-19.
[1] Ghahramani, S., Tabrizi, R., Lankarani, K.B. et al. Laboratory features of severe vs. non-severe COVID-19 patients in Asian populations: a systematic review and meta-analysis. Eur J Med Res 25, 30 (2020).
\r\n[2] Li, Q., Cao, Y., Chen, L. et al. Hematological features of persons with COVID-19. Leukemia 34, 2163–2172 (2020).
\r\n[3] Wang, D., Hu, B., Hu, C. et al. Clinical Characteristics of 138 Hospitalized Patients with 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020; 323(11): 1061-1069.
\r\n[4] Henry, B.M., Benoit, J.L., Benoit, S., Pulvino, C., Berger, B.A., Olivera, M.H.S., Crutchfield, C.A., Lippi, G. Red Blood Cell Distribution Width (RDW) Predicts COVID-19 Severity: A Prospective, Observational Study from the Cincinnati SARS-CoV-2 Emergency Department Cohort. Diagnostics (Basel). 21 sierpnia 2020; 10(9): 618.
\r\n[5] Zhang, W., Zhang, Z., Ye, Y., Luo, Y., Pan, S., Qi, H., Yu, Z., Qu, J. Lymphocyte percentage and hemoglobin as a joint parameter for the prediction of severe and nonsevere COVID-19: a preliminary study. Ann Transl Med. Październik 2020; 8(19): 1231.
\r\n[6] Wang, C., Deng, R., Gou, L. et al. Preliminary study to identify severe from moderate cases of COVID-19 using combined hematology parameters. Ann Transl Med. 2020; 8(9): 593. doi: 10.21037/atm-20-3391.
\r\n[7] Wang, C., Zhang, H., Cao, X. et al. Red cell distribution width (RDW): a prognostic indicator of severe COVID-19[J]. Annals of translational medicine, 2020, 8(19).
\r\n
Bibliografia:
[1] Ghahramani, S., Tabrizi, R., Lankarani, K.B. et al. Laboratory features of severe vs. non-severe COVID-19 patients in Asian populations: a systematic review and meta-analysis. Eur J Med Res 25, 30 (2020).
[2] Li, Q., Cao, Y., Chen, L. et al. Hematological features of persons with COVID-19. Leukemia 34, 2163–2172 (2020).
[3] Wang, D., Hu, B., Hu, C. et al. Clinical Characteristics of 138 Hospitalized Patients with 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020; 323(11): 1061-1069.
[4] Henry, B.M., Benoit, J.L., Benoit, S., Pulvino, C., Berger, B.A., Olivera, M.H.S., Crutchfield, C.A., Lippi, G. Red Blood Cell Distribution Width (RDW) Predicts COVID-19 Severity: A Prospective, Observational Study from the Cincinnati SARS-CoV-2 Emergency Department Cohort. Diagnostics (Basel). 21 sierpnia 2020; 10(9): 618.
[5] Zhang, W., Zhang, Z., Ye, Y., Luo, Y., Pan, S., Qi, H., Yu, Z., Qu, J. Lymphocyte percentage and hemoglobin as a joint parameter for the prediction of severe and nonsevere COVID-19: a preliminary study. Ann Transl Med. Październik 2020; 8(19): 1231.
[6] Wang, C., Deng, R., Gou, L. et al. Preliminary study to identify severe from moderate cases of COVID-19 using combined hematology parameters. Ann Transl Med. 2020; 8(9): 593. doi: 10.21037/atm-20-3391.
[7] Wang, C., Zhang, H., Cao, X. et al. Red cell distribution width (RDW): a prognostic indicator of severe COVID-19[J]. Annals of translational medicine, 2020, 8(19).